DOENÇA CELÍACA E ALERGIAS ALIMENTARES
O QUE VOCÊ PRECISA SABER SOBRE O GLÚTEN E A ESOFAGITE EOSINOFÍLICA
As alergias alimentares têm se tornado um problema crescente em todo o mundo, com destaque para duas condições que afetam diretamente o sistema digestivo: a doença celíaca e a esofagite eosinofílica. Ambas estão associadas a reações imunológicas desencadeadas por proteínas alimentares, como o glúten, e compartilham sintomas que podem ser confundidos, dificultando o diagnóstico. Este texto aborda as principais características de cada uma dessas condições, o papel dos exames endoscópicos no diagnóstico e como a eliminação de alérgenos é fundamental no tratamento.
DOENÇA CELÍACA
O Que é Doença Celíaca?
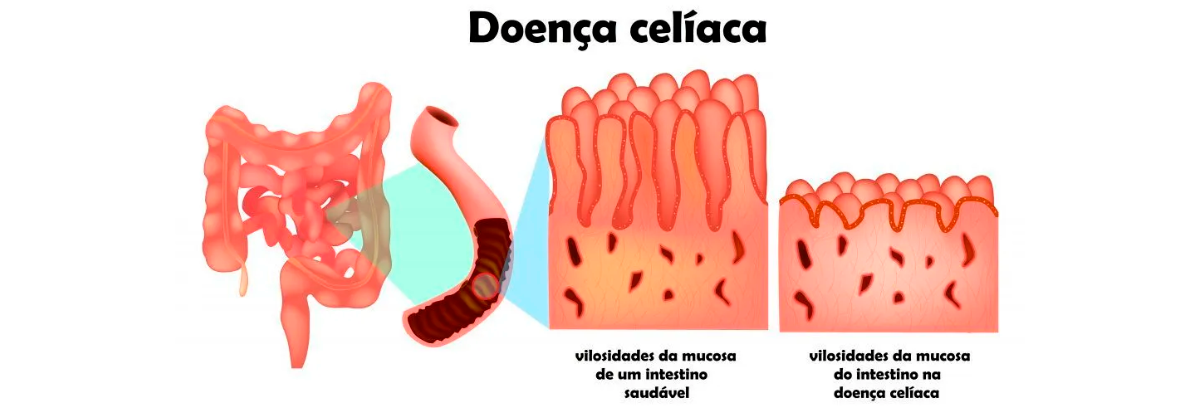
A doença celíaca é uma condição autoimune desencadeada pela ingestão de glúten, uma proteína presente no trigo, centeio e cevada. Quando uma pessoa com doença celíaca consome glúten, o sistema imunológico ataca o revestimento do intestino delgado, causando inflamação e danos à mucosa intestinal. Isso compromete a absorção de nutrientes, levando a diversos sintomas gastrointestinais e sistêmicos.
Em indivíduos predispostos geneticamente, o glúten ativa uma resposta imune que ataca as vilosidades intestinais, pequenas estruturas que revestem o intestino delgado e são responsáveis pela absorção de nutrientes. O ataque às vilosidades provoca atrofia vilosa, levando à má absorção de nutrientes, que pode resultar em uma série de manifestações clínicas.
Mecanismo imunológico:
Na doença celíaca, o glúten é decomposto em fragmentos peptídicos que não são completamente digeridos. Esses fragmentos, principalmente a gliadina, atravessam a barreira intestinal e desencadeiam uma resposta imune mediada por linfócitos T, resultando na liberação de citocinas inflamatórias. Essas citocinas levam à destruição progressiva das vilosidades, causando a típica atrofia vilosa observada na biópsia intestinal.
Sintomas da Doença Celíaca:
Além dos sintomas gastrointestinais clássicos, como diarreia crônica, perda de peso e distensão abdominal, a doença celíaca pode apresentar sintomas sistêmicos, incluindo:
- Anemia ferropriva resistente ao tratamento;
- Osteoporose precoce devido à má absorção de cálcio e vitamina D;
- Dermatite herpetiforme, uma manifestação cutânea associada à doença celíaca;
- Problemas neurológicos, como enxaquecas e neuropatias.
Diagnóstico da Doença Celíaca
O diagnóstico de doença celíaca envolve exames laboratoriais, como a dosagem dos anticorpos anti-transglutaminase tecidual (tTG) e antiendomísio (EMA), que são altamente específicos para a doença. Em casos de positividade nos testes sorológicos, a endoscopia digestiva alta com biópsia do duodeno é considerada o padrão-ouro para confirmar o diagnóstico. A biópsia revela atrofia vilosa, hiperplasia das criptas e infiltrado de linfócitos intraepiteliais, as principais características histológicas da doença celíaca.
ESOFAGITE EOSINOFÍLICA
O Que é a Esofagite Eosinofílica?
A esofagite eosinofílica é uma doença crônica caracterizada pela infiltração anormal de eosinófilos no epitélio esofágico, resultando em inflamação e disfunção do esôfago. Diferente da doença celíaca, que é uma resposta autoimune ao glúten, a esofagite eosinofílica é uma condição alérgica mediada por uma resposta imune exagerada a diversos alimentos, incluindo o glúten, leite, ovos, soja, entre outros.
Mecanismo inflamatório:
Na esofagite eosinofílica, a exposição a alérgenos alimentares leva ao recrutamento de eosinófilos, células imunes que normalmente não estão presentes no esôfago. Esses eosinófilos liberam mediadores inflamatórios, como citocinas e quimiocinas, que danificam o tecido esofágico. A inflamação crônica causa fibrose, estenose e dismotilidade esofágica, resultando em sintomas como disfagia e impactação alimentar.
Sintomas da Esofagite Eosinofílica:
Os sintomas da esofagite eosinofílica podem variar de acordo com a idade, mas incluem:
- Disfagia (dificuldade para engolir) e sensação de que o alimento fica preso no esôfago;
- Dor torácica, que pode ser confundida com sintomas de refluxo gastroesofágico;
- Impactação alimentar, uma emergência médica em que o alimento fica bloqueado no esôfago;
- Refluxo que não responde a tratamentos convencionais.
Diagnóstico da Esofagite Eosinofílica
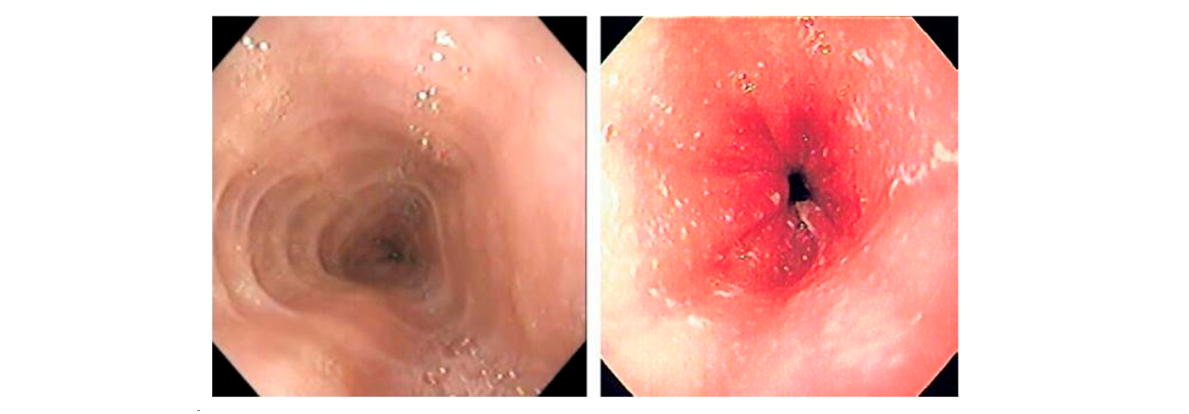
O diagnóstico é feito por meio de endoscopia digestiva alta, onde são observadas características típicas, como anéis esofágicos, sulcos longitudinais e exsudato branco. A confirmação ocorre com a biópsia, que mostra a presença de mais de 15 eosinófilos por campo de alta potência no tecido esofágico. Em conjunto com a exclusão de outras causas, como refluxo ácido, a esofagite eosinofílica é confirmada.
PREVENÇÃO E CUIDADOS
A prevenção das complicações da doença celíaca e da esofagite eosinofílica depende, em grande parte, do diagnóstico precoce e da adoção de uma dieta restrita. Para a doença celíaca, isso significa a eliminação total do glúten da dieta, enquanto na esofagite eosinofílica, os alérgenos específicos devem ser identificados e removidos da alimentação do paciente.
No entanto, é importante ressaltar que o papel da endoscopia e da colonoscopia vai além do diagnóstico inicial. Pacientes com essas condições precisam de acompanhamento regular, e exames endoscópicos periódicos são essenciais para monitorar a resposta ao tratamento e detectar possíveis complicações. No caso da esofagite eosinofílica, o exame ajuda a avaliar o grau de inflamação residual e a presença de estenoses (estreitamentos esofágicos) que podem requerer intervenção terapêutica, como dilatação endoscópica.
Exames Preventivos e Controle:
Endoscopia digestiva alta com biópsia: Fundamental tanto para o diagnóstico quanto para o acompanhamento contínuo da inflamação em ambas as condições.
Colonoscopia: Embora não seja diretamente associada à esofagite eosinofílica, a colonoscopia pode ser útil no monitoramento de pacientes com doença celíaca que apresentam risco de complicações como linfoma intestinal.
Exames laboratoriais regulares: Para verificar os níveis de anticorpos específicos no caso da doença celíaca e para monitorar sinais de inflamação sistêmica na esofagite eosinofílica.
Consulta regular: A consulta regular com um especialista em gastroenterologia e alergologia é vital para o controle de ambas as condições. Esses exames preventivos não apenas ajudam a prevenir complicações graves, como câncer de esôfago no caso da esofagite eosinofílica, mas também garantem que o paciente tenha uma melhor qualidade de vida, minimizando os impactos dessas doenças no dia a dia.
Conclusão
A relação entre o glúten e doenças como a doença celíaca e a esofagite eosinofílica reforça a importância de identificar precocemente as alergias alimentares e adotar mudanças na dieta para prevenir danos à saúde intestinal. O acompanhamento regular com exames, como a endoscopia, é essencial para monitorar a evolução das doenças e ajustar os tratamentos conforme necessário.
Não ignore os sinais do seu corpo! Agende uma consulta e faça os exames necessários para proteger sua saúde digestiva.
Referências:
- AGÊNCIA EINSTEIN. Doença celíaca: quando o glúten é o verdadeiro vilão da saúde. Disponível em: https://www.agenciaeinstein.com.br/texto/doenca-celiaca-quando-o-gluten-e-o-verdadeiro-vilao-da-saude/.
- FACULDADE DE CIÊNCIAS MÉDICAS DA UNICAMP. Esofagite eosinofílica. Disponível em: https://www.fcm.unicamp.br/comau/sites/default/files/2022-08/ESOFAGITE%20EOSINOF%C3%8DLICA.pdf.
- HOSPITAL ISRAELITA ALBERT EINSTEIN. Doença celíaca. Disponível em: https://www.einstein.br/doencas-sintomas/doenca-celiaca.
- HOSPITAL PEQUENO PRÍNCIPE. Esofagite eosinofílica. Disponível em: https://pequenoprincipe.org.br/guia-de-doencas/esofagite-eosinofilica/.
- HOSPITAL SÍRIO-LIBANÊS. Apenas pessoas intolerantes ao glúten ou à lactose devem excluir esses alimentos de suas dietas?. Disponível em: https://hospitalsiriolibanes.org.br/blog/alimentacaoebemestar/apenas-pessoas-intolerantes-ao-gluten-ou-a-lactose-devem-excluir-esses-alimentos-de-suas-dietas.
- INSTITUTO FEDERAL DE SANTA CATARINA (IFSC). Alergias e intolerâncias alimentares: saiba o que são. Disponível em: https://www.ifsc.edu.br/web/ifsc-verifica/w/alergias-e-intolerancias-alimentares-saiba-o-que-sao.
- JOHNS HOPKINS MEDICINE. Dietary changes for celiac disease. Disponível em: https://www.hopkinsmedicine.org/health/conditions-and-diseases/celiac-disease/dietary-changes-for-celiac-disease.
- LIACOURAS, Chris A.; FURUTA, Glenn T.; HIRANO, Ikuo; ATWOOD, Walter; KIRKORIAN, Kamal S.; AVANZINO, John L.; et al. Eosinophilic esophagitis: Updated consensus recommendations for children and adults. Disponível em: https://pubmed.ncbi.nlm.nih.gov/23672638/.
- MINISTÉRIO DA SAÚDE. Doença celíaca. Disponível em: https://bvsms.saude.gov.br/doenca-celiaca/.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). Celiac Disease: Symptoms, Diagnosis, and Treatment. Disponível em: https://www.niddk.nih.gov/health-information/digestive-diseases/celiac-disease
- SOCIEDADE BRASILEIRA DE PEDIATRIA (SBP). Esofagite eosinofílica. Disponível em: https://www.sbp.com.br/imprensa/detalhe/nid/esofagite-eosinofilica/.
- SOUZA, Carlos Eduardo Oliveira de; CARVALHO, Silvana Regina; BARROS, Juliana Hermeto Cupertino. Esofagite eosinofílica: aspectos atuais e desafios. Revista Médica de Minas Gerais, v. 26, n. 6, 2016. Disponível em: https://rmmg.org/artigo/detalhes/2104.


R. Joaquim Nabuco, 420 - Zona 04, Maringá - PR, 87014-100
Segunda - Sexta: 8h30 às 18h30
Política de Privacidade
Informativo da LGPD
Mais informações:
Navegue:
Todos os direitos reservados | Dr. Fernando Savóia